Emilce Vicentin

Emilce Vicentin – Bioingeniera, Magister en Gestión y Administración de Sistemas y Servicios de Salud de la Universidad Favaloro. Magister en Ciencia Reguladora de productos para la salud de la Universidad de Buenos Aires. Especialista en Productos Sanitarios (AEMPS España).
Publicaciones:
“Seguridad y eficacia del cigarrillo electrónico para dejar de fumar”. Vicentin E et al. Rev Argent Salud Pública, 2018.
“Farmacontaminación: el lado b de los medicamentos«. Vicentin E et al. Rev Argent Salud Pública. 2021.
“Protección del equipo de salud en la pandemia”. La vuelta a la pandemia en doce semanas. Vassallo Sella C et al. 2020.
Factores clave en torno a las vacunas para el control de la pandemia COVID-19
Alors on pourrait faire une ronde autour du monde, si tous les gars du monde voulaient s’donner la main. (Podría hacerse una ronda entonces, alrededor de todo el mundo, si quisieran darse la mano las gentes jóvenes del mundo) Paul Fort (1872-1960)
El carácter cíclico de la historia, nos encuentra en una era tecnológica y globalizada, casi tan indefensos como en la Edad Media. Una pandemia se ha extendido en la actualidad, y por lo visto con similar recorrido al que ocurriera en el Siglo XIV – con la llamada Peste Negra que dejara millares de muertos en todo el mundo. Aquella pandemia, supuestamente también había partido de Asia rumbo a Europa, habiéndose diseminado con carácter multicontinental. En diciembre del 2019, China identificaba un nuevo coronavirus (SARS-CoV-2) como el agente causal de una enfermedad respiratoria aguda grave. Éste se propagó rápidamente a diferentes países; la Organización Mundial de la Salud (OMS) declaró la pandemia el 11 de marzo del 2020.
Transcurrido un año, con un aumento sostenido y exponencial de casos en todo el mundo, aislar y tratar pacientes no ha bastado para poner fin a la pandemia. Un sinfín de estrategias y tratamientos han sido probados, con moderada o escasa eficacia, sumergiendo al mundo en una crisis sanitaria, económica y social sin precedentes. Las esperanzas actuales están puestas en las vacunas contra el COVID-19, bienes suntuarios que prometen ser la opción más favorable para lograr la inmunidad mundial.
No obstante, su acceso se ve afectado por la disponibilidad económica, científica y técnica de los países, como así también por su capacidad de innovación y producción necesaria para solventar la demanda- o en su defecto, la capacidad para gestionar las compras millonarias para inmunizar a sus poblaciones.
A continuación ofrecemos el análisis de algunos de los muchos factores en torno a la disponibilidad de las consideradas balas de plata (aun cuando los resultados preliminares no garantizan la pronta erradicación de la enfermedad).
ACCESIBILIDAD
Comenzaremos por abordar la temática más imperativa a la hora de la inmunización global: su acceso, cuanto más equitativo, más cerca de contener el virus.
La problemática surgió tan pronto como las vacunas contra el COVID-19 comenzaron a ser aprobadas. La necesidad global y la falta de suministros mostraron la descarnada disputa de los países por obtenerlas, los conflictos económicos y políticos, y las inequidades preexistentes.
Ante esta realidad, se han celebrado numerosos tratados con la finalidad de exhortar a los países a considerar a la vacuna como un bien público de carácter global, más accesible a aquéllos países cuya situación de gravedad requiere de acciones urgentes. Esta iniciativa fue impulsada en la Asamblea Mundial de Naciones Unidas de 2020 [1], que reunió a más de 50 países y más de 35 jefes de Estado y de Gobierno, que reafirmaron que la vacuna contra el COVID-19 debe ser “para los pueblos” y accesible “para todos, en todas partes y al mismo tiempo”. Paralelamente, surgieron acuerdos globales como la creación del Fondo de Acceso Global para vacunas Covid-19 (COVAX), tendiente a garantizar el acceso equitativo a vacunas contra el COVID-19, promovido por OMS, la Unión Europea y Francia. Por otro lado, la Alianza Global para la vacunación e inmunización (GAVI)- asociación de salud mundial público-privada con el objetivo de aumentar el acceso a la inmunización en los países pobres- es quien codirige COVAX. A través del Fondo Rotatorio, la Organización Panamericana de la Salud (OPS) [2] está apoyando el acceso mundial a las vacunas dentro del Mecanismo COVAX, promoviendo la compra conjunta de vacunas de la mayoría de los Programas Ampliados de Inmunizaciones de los países de la región.
Sin embargo, a pesar de estos esfuerzos, el acceso pleno y equitativo a las vacunas todavía no está garantizado. En primer lugar porque aun cuando la reglamentación de la vacunación es obligatoria en numerosos países, cada uno de ellos tiene su propia normativa específica, y en algunos casos las consecuencias de ello repercuten en la salud colectiva, por lo que no solo debería considerarse siempre un derecho, sino también una obligación.
Esto se suma, a los dilemas éticos a los que se ven expuestos los gobiernos y sus equipos de salud, para proteger a la mayor cantidad de personas y reducir el impacto de las muertes por esta enfermedad. El uso racional y la reutilización de los elementos de protección personal respiratoria; la priorización en la atención de pacientes (escasez de equipamiento); la aplicación de diversas tecnologías, no autorizadas, con escasa evidencia científica sobre su eficacia y seguridad; y el uso diferido de las segundas dosis de vacunas, son solo algunos ejemplos de medidas controversiales adoptadas.
INNOVACIÓN
En este contexto, disponer de alta tecnología facilita el desarrollo de las vacunas; sin embargo, existen algunas dificultades asociadas a su diseño tales como la comprensión limitada de la patogénesis de la infección y los mecanismos de defensa del huésped contra la infección, las nuevas cepas y el escaso éxito de las vacunas preexistentes para otros síndromes respiratorios (SARS, MERS).
Estos problemas ocasionaron un desorden de prioridades que fue superado, en gran medida, gracias al trabajo inconmensurable llevado adelante por equipos de expertos en medicina, epidemiología, microbiología, virología, infectología, salud pública, etc. con inversiones gubernamentales, universidades y del sector privado. Como resultado de tal empeño se han desarrollado las vacunas contra el COVID-19, ya sea a partir de los diseños clásicos u otros totalmente innovadores, más arriesgados, relativamente económicos y fáciles de modificar ante un virus mutante.
Por otra parte, y pese a las numerosas iniciativas que abogan por compartir y mancomunar voluntariamente los derechos de propiedad intelectual, al no existir reglas unificadas sobre el modo de ejercer ese derecho, el acceso a nivel global continúa siendo limitado. Tanto es así que, ante la escasez de vacunas para su población, algunos países han impulsado acciones para restringir la comercialización de las vacunas producidas en sus territorios, mediante el bloqueo de patentes lo que torna aún más complejo el tema y su resolución. En relación a ello, y de acuerdo con la “Investigación clínica en situaciones de desastre y brotes de enfermedades, el Consejo de Organizaciones Internacionales de Ciencias Médicas en sus “Pautas éticas internacionales para la investigación relacionada con la salud con seres humanos“ (CIOMS-2017) [3], en colaboración con la Organización Mundial de la Salud (OMS)“ ha dispuesto que el organismo patrocinador debe acordar por anticipado que cualquier producto que se desarrolle será puesto a disposición de los habitantes de la comunidad o país anfitrión al finalizar las distintas etapas del ensayo clínico. En la práctica ha quedado demostrado, que este concepto se ha visto soslayado también en los países que han participado en los ensayos clínicos. Con similar propósito, a través del Reglamento Sanitario Internacional se habilita a la OMS [4] a emitir recomendaciones para hacer frente a situaciones de emergencia (Art 15 a 18). Es así que los sistemas sanitarios, deben transformarse en función de políticas globales, cuando las implicancias sanitarias lo ameriten. En este sentido se ha hablado también de cambios estructurales, pero la situación de emergencia ha dejado sin efecto todas las mejores intenciones.
APROBACIÓN
La emergencia impuesta por la pandemia no permite dilaciones, pero exige cautela. Desde sus comienzos las agencias regulatorias han analizado y puesto en marcha planes para promover, reglamentar y gestionar la innovación, la aprobación de tecnologías sanitarias y su seguimiento. Se suma hoy día, el debate que ronda en torno a diferir la aplicación entre dosis a efectos de inmunizar a mayor número de poblaciones.
Las llamadas autorizaciones de uso de emergencia surgieron con la finalidad de flexibilizar los marcos legales y regulatorios, básicamente para disponer de ensayos clínicos (EC) que ofrecieran vacunas lo más rápidamente posible (evidencia proporcionada por los estudios fase I/II paralelos). En lo que respecta a la evaluación de EC es conocido el hecho que deben contar con un número suficiente de personas para tener poder estadístico y así detectar la eficacia y los efectos adversos potencialmente raros. Para COVID-19, el reclutamiento de participantes se realizó en varios países (potencial ventaja para aquellos seleccionados que podrían ser beneficiados con un lugar de preferencia al momento de la compra y distribución). En segundo lugar, establecer el nivel de la eficacia clínica esperada – acordada en abril 2020 a través de OMS como “de más del 50%” [5]- y la seguridad, datos que surgen primeramente de los estudios de fase I/II, que se van completando con los datos de fase III o de análisis intermedio antes del final del ensayo. Es importante recordar que es a través del consentimiento informado, los participantes del EC manifiestan la “clara comprensión de los riesgos asociados”; en este sentido, y ante la falta de datos sobre los eventos adversos a largo plazo, los laboratorios farmacéuticos han logrado impulsar leyes nacionales, que deslindan esa responsabilidad en los gobiernos.
Actualmente, según la Regulatory Affairs Professionals Society (RAPS) [6], son 13 las vacunas aprobadas bajo esta modalidad. La OMS no es ajena a este tipo de aprobaciones de uso en emergencia. Es GAVI quien desempeña el rol de administrador para que la vacuna aprobada tenga como mínimo una licencia o autorización de una autoridad regulatoria. Como resultado, la OMS ha incluido en su lista las vacunas de Pfizer/BioNTech y las dos versiones de la vacuna de AstraZeneca/Oxford (producidas por AstraZeneca-SKBio Corea y el Serum Institute de la India).
Por último, otro desafío a nivel regulatorio se basa en el monitoreo de los eventos adversos graves o clínicamente significativos de quienes han recibido la vacuna en el mundo real, y así determinar si balance riesgo/beneficio es el esperado.
PRECIO
A esta altura, y ante la limitación de los suministros, los gobiernos deben decidir si esperan mayor información proveniente de los ensayos de fase III o compran aquellas que están disponibles en el mercado, con menor grado de evidencia.
En la vorágine, las negociaciones con los diferentes laboratorios productores de las vacunas contra el COVID-19 son impulsadas por regiones ó a través de acuerdos individuales. Un dato que no sorprende muestra que los países ricos resultan ser los más beneficiados, arrasando con la mayor cantidad de vacunas. Sólo un 14% ha sido comprado por COVAX, a través del Fondo Rotatorio para el acceso a las vacunas de OPS a precios asequibles a Estados Miembros y territorios en la región. En América Latina estos van desde 2,7 hasta 44 dólares4.
Por otro lado, si bien en medio de una pandemia el costo de cada vacuna podría ser tomado como algo no trascendental, comparado con el costo de no vacunar a la población, no siempre los precios y contratos celebrados con los laboratorios productores resultan transparentes. Tan es así que algunos países dictaron leyes específicas, donde se incluyen cláusulas de confidencialidad, que bloquean el acceso a información. Basándose en fuentes públicas sobre contratos, fabricantes y precios, UNICEF [7] presenta el Tablero de Información sobre el mercado de vacunas contra el COVID-19. De las vacunas actualmente en uso en el mundo, los precios por dosis varían ampliamente.
POST VENTA
La amplia variedad de diseños de vacunas contra el COVID-19 suele traer aparejados grandes desafíos y limitaciones al momento de su transporte, pero fundamentalmente al momento de su distribución y el almacenamiento. El hecho de que algunas vacunas, como las de ARN mensajero, deban ser almacenadas y distribuidas a menos de 70 grados centígrados, implica la necesidad de contar con condiciones de infraestructura especiales. Esto a menudo implica fuertes inversiones que limitan su uso en países con menos recursos.
Una vez zanjadas las cuestiones de logística, resultarán claves para la inmunización masiva: la asignación del orden de prioridad de los grupos poblacionales; la disponibilidad de recursos humanos, físicos y financieros; la capacitación del personal sanitario; la programación, cronograma y distribución de vacunas e insumos complementarios, entre otros. Las campañas de comunicación pública serán decisivas para mantener informada a la población sobre cuándo y cómo accederá a su vacuna, los eventos asociados a su uso y los canales para notificarlos.
COMENTARIOS FINALES
A grandes rasgos hemos mostrado el contexto entorno a las vacunas contra el COVID-19. Ningún país ha sido ajeno a enfrentarse con dilemas éticos sin precedentes, en pos de salvar vidas, o de encontrar una solución definitiva.
De los factores claves que abordamos, dos de ellos resultan hegemónicos: producir las vacunas en cantidad suficiente y distribuirlas equitativamente.
No obstante, en pos de la esperanza de lograr la inmunidad aún quedan muchos interrogantes por responder: ¿Cuál es la efectividad de las vacunas? ¿Cuán severos serán los eventos adversos a largo plazo? ¿Cuánto durará la inmunidad otorgada?, ¿Cuántas personas deben vacunarse contra COVID-19 para lograr la inmunidad del rebaño?, solo por mencionar algunos de impacto epidemiológico. Tal incertidumbre obliga a los gobiernos a establecer un esquema centinela que alerte de forma temprana los resultados y que permita llegado el caso, una rápida modificación de tal decisión.
Para finalizar, unas últimas reflexiones. La primera, el éxito de las estrategias es mayor cuando la comunicación institucional es clara, consistente y continua, e impacta fuertemente sobre el nivel de confianza entre los gobernantes y los gobernados. La segunda, tanto la mirada sistémica de los sistemas sanitarios-que busca soluciones y no culpables- así como la frecuente revisión de las medidas adoptadas (y de aquellas excluidas) resultan piezas claves para aprovechar las lecciones impartidas por esta pandemia. En relación a ello, algunos líderes mundiales impulsan un nuevo tratado a fin de prevenir nuevas pandemias, coordinando políticas de cooperación sobre vacunas y derechos de propiedad intelectual. Este tratado tendría como base instrumentos existentes, como el Reglamento Sanitario Internacional, fortaleciendo la función rectora de la OMS. Si bien la idea sería fomentar la cooperación para evitar futuras pandemias y el compromiso de informar sobre posibles brotes, tanto la industria biofarmácéutica como algunos países han expresado algunos reparos en cuanto a verse representados en igualdad de condiciones [8].
El desafío lleva consigo las lecciones aprendidas para emerger fortalecidos hacia una nueva realidad, donde el sueño de poder estrecharnos las manos alrededor del mundo, en un futuro cercano, será posible si nadie se queda afuera.
Emilce Vicentin- María Teresa Bürgin Drago
[2] https://www.paho.org/es/fondorotatorio
[3] https://cioms.ch/wp-content/uploads/2017/12/CIOMS-EthicalGuideline_SP_INTERIOR-FINAL.pdf
[4] https://salud.gob.ar/dels/entradas/reglamento-sanitario-internacional-2005
[5] WHO Target Product Profiles for COVID-19 Vaccines, Version 3 – 29 April 2020
[6] https://www.raps.org/news-and-articles/news-articles/2020/3/covid-19-vaccine-tracker
[7] https://www.unicef.org/supply/covid-19-vaccine-market-dashboard
El actual tsunami pandémico, desde la perspectiva de los datos razón e incidencia
Introducción
La velocidad y propagación del virus SARS-CoV-2 obliga a implementar estrategias para controlar la pandemia y prevenir el colapso de sus sistemas sanitarios. En virtud del vertiginoso progreso de la enfermedad, resulta clave evaluar y monitorear el riesgo asociado al nivel de transmisión comunitaria. El empleo de herramientas para el monitoreo (como incidencia, razón de casos, ocupación de camas, entre otros) tiene por ventaja permitir a los gobiernos anticiparse y adoptar estrategias tempranas o reorientar aquellas instauradas, imprimiéndoles la efectividad necesaria.
Desde el inicio de la pandemia de COVID-19, el gobierno nacional ha implementado medidas para el cuidado de la salud pública. En este marco, el presidente de la Nación emitió el Decreto 41 (8 de enero de 2021) en el cual se establecieron indicadores para la intervención sanitaria de modo que “los gobernadores y las gobernadoras de provincias y del jefe de gobierno de la Ciudad Autónoma de Buenos Aires” tuvieran herramientas para determinar el riesgo, dictaminar la limitación de la circulación y así, fortalecer la prevención focalizada.
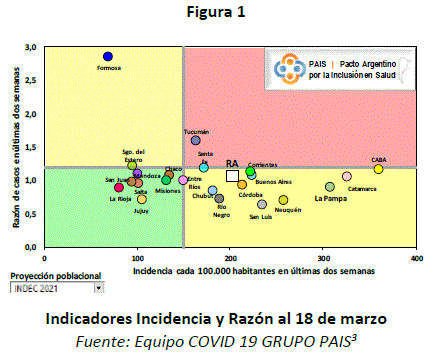
Los indicadores fueron: razón de casos e incidencia; ambos analizan la situación en los últimos 14 días y permiten tomar acciones tempranas para frenar el aumento de los casos, teniendo especialmente en cuenta las particularidades de cada jurisdicción y la dinámica de la epidemia. Se toma el plazo de dos semanas dado que los datos diarios no se refieren necesariamente al número de nuevos casos del día, sino más bien a los notificados ese día. Entonces, al considerar un período de tiempo más largo, el análisis se ve menos afectado y proporciona una imagen más clara de dónde se acelera, se mantiene o se reduce la pandemia2. Si los indicadores sobrepasan los valores de 1,20 y 150 (respectivamente), el nivel de transmisión en los departamentos de más de 40.000 habitantes, es alto (gráficamente se ubica en el cuadrante rojo); si solo uno de los dos obtiene valor alto, la provincia está en alerta (cuadrante amarillo), y es conveniente limitar la transmisión; y si los dos están por debajo de esas cifras, la situación es de baja incidencia comunitaria y bajo riesgo de transmisión (cuadrante verde).
El análisis que se realiza a continuación toma los catorce días previos a los feriados de la primera semana de abril y los catorce posteriores. Los gráficos que lo acompañan se obtuvieron de los datos diarios de veintiuna provincias argentinas y la Ciudad Autónoma de Buenos Aires que los publican en sus sitios oficiales, y la estimación de la población es la proporcionada por el INDEC al 2021. Los marcadores del valor de cada indicador fueron distribuidos en los cuadrantes, según colores, adoptando el siguiente criterio: en el cuadrante rojo, provincias en las que ambos indicadores sobrepasan los valores 1,20 (razón) y 150 (incidencia), y se consideran con alto nivel de transmisión; en el verde aquellas con ambos indicadores por debajo. Respecto al cuadrante amarillo, y ante la falta de precisiones en el Decreto, se resolvió incluir a las provincias que tuvieran solo uno de los indicadores por encima de lo fijado.
Gráficamente se representa a la incidencia de casos de las últimas dos semanas, cuyo numerador incluye el número de casos confirmados en las últimas dos semanas epidemiológicas cerradas y el denominador, la población del área geográfica proyectada del INDEC, con factor de ampliación 100.000 habitantes. La razón de los casos se calcula teniendo en cuenta que el numerador cuenta loscasos confirmados acumulados en los últimos catorce días y el denominador, el número de casos confirmados acumulados en los catorce días previos1. En el eje X se ubica la incidencia, el número de casos cada 100.000 habitantes, mientras que el eje Y lo hará la razón, que muestra “la velocidad con la que suceden los casos”.
Resultados
Al 18 de marzo, como se puede observar en la figura 1, solo seis provincias estaban en el cuadrante verde: Misiones, Mendoza, La Rioja, San Juan, Jujuy y Salta y Chaco, y dos sobre los valores considerados como límites para los indicadores representados en cada eje: Entre Ríos y Santiago del Estero. En el cuadrante rojo, con ambos indicadores comprometidos, se encontraba Tucumán. Por último, Formosa, Chubut, Rio Negro, Córdoba, San Luis, Buenos Aires, Neuquén, La Pampa, Catamarca y, notoriamente, Corrientes, Santa Fe y Ciudad Autónoma de Buenos Aires con transmisión comunitaria en ascenso, pudiendo requerir la toma de decisiones para el control del foco.
No obstante, con posterioridad a estos resultados, como el cierre de fronteras y suspensión transitoria del ingreso al país por los pasos fronterizos terrestres el turismo interno no fue restringido, “tanto el impacto económico que tendría en la economía nacional y en las regionales, sino que además por una cuestión de salud mental4”.
Los indicadores de las dos semanas posteriores (1º de abril) muestran una tendencia ascendente y, en algunos casos, vertiginosa (ver figura 2). Santiago del Estero, Chaco, y San Juan pasaron del cuadrante verde al amarillo, ubicándose junto a Formosa, Chubut, Rio Negro, Neuquén, La Pampa, San Luis y Catamarca. Las provincias ubicadas en el límite de los ejes X e Y del cuadrante verde, o cercanos a él), que pasaron directo y sin escalas al cuadrante rojo fueron: Entre Ríos, La Rioja y Mendoza. Por otra parte, Santa Fe, Buenos Aires, Ciudad Autónoma de Buenos Aires, Corrientes y Córdoba (antes ubicadas en los cuadrantes amarillos o en el límite) también se posicionaron en el cuadrante rojo, junto a Tucumán, a raíz de una valoración de transmisión alta. En la zona verde permanecieron Misiones, Salta y Jujuy.

A posteriori nuevas estrategias nacionales fueron impulsadas. Sin embargo, su puesta en marcha no logró desacelerar la propagación del virus SARS-CoV-2 en los 14 días posteriores. Como se aprecia en la figura 3, diecinueve provincias presentaban razón e incidencia por encima de 1,20 y 150, ocupando su lugar en el cuadrante rojo. Las mayores incidencias se registraron en Santiago del Estero, San Juan, Buenos Aires, Ciudad Autónoma de Buenos Aires, San Luis y La Pampa. El indicador de razón mostró una aceleración significativa en el aumento de los casos en provincias con menor cantidad de habitantes que el AMBA, como San Luis, Mendoza, La Pampa, San Juan, La Rioja y Santa Fe. Misiones continuó con ambos indicadores bajos (verde). Jujuy mostró un incremento importante a nivel de razón.

Discusión
Luego de este análisis, la pregunta que surge es: ¿se tuvo en cuenta la información proveniente de los indicadores establecidos en el Decreto 4/2021 para adoptar oportunamente medidas apropiadas? La misión de la investigación, aún durante las crisis, sigue siendo la misma: reducir la incertidumbre y permitir que el equipo de salud, los sistemas sanitarios y los encargados de formular políticas aborden mejor la salud individual y pública. Aquellas provincias argentinas que dictaron disposiciones a posteriori del Decreto 2355 del 8 de abril para tratar de disminuir la circulación de personas, han logrado en mayor o menor grado, el amesetamiento y/o la ralentización de los valores de transmisión, aun cuando permanecen en los mismos cuadrantes. Estos resultados sugieren que considerar medidas adicionales tan pronto como la situación comienza a empeorar, amortiguan el impacto sanitario. Por el contrario, los retrasos en su implementación traen aparejados las tan temidas “olas”, con serios aumentos de la mortalidad, que representan importantes desafíos logísticos y la necesidad de decisiones más extremadas para recuperar el control6. A partir de este momento “aislar y detectar” ya no resultan suficientes. Las estrategias efectivas han mostrado ser la combinación de otras como multiplicar el número de testeos, contar con el número de dosis prometido, distribuirlas equitativamente, respetar el orden establecido en el plan rector de vacunación y, fundamentalmente, que la responsabilidad individual social acompañe con su esfuerzo cada decisión adoptada.
La extemporaneidad de las medidas para mitigar la propagación del virus SARS-CoV-2 y garantizar el control de la pandemia, puede resultar en un incremento de la mortalidad y fundamentalmente en una considerable tensión del sistema de salud en todos sus niveles y atenta contra los valiosos recursos para hacer frente a esta segunda ola, que resulta en un verdadero tsunami. En primer lugar, el EQUIPO DE SALUD -la variable a considerar como causal de colapso que es el verdadero cuello de botella- se encuentra fatigado, sin posibilidad de multiplicación numeraria ni de recambio, poco o malamente considerado. Seguidamente las CAMAS DE UNIDAD DE TERAPIA INTENSIVA que son rápidamente ocupadas y las estadías suelen ser largas. También, la falta de MEDICAMENTOS ESENCIALES para sobrellevar la estadía de UTI constituidas mayoritariamente por las drogas sedantes y analgésicas de uso en cuidados críticos, así como la provisión de oxígeno cuya demanda aumenta al incrementarse el número creciente de pacientes ventilado.
Conclusión
La propuesta de los indicadores consensuados e instaurados a través de los Decretos Nacionales, a fin de proteger la salud pública, resultan sumamente útiles para el diseño y evaluación de las políticas públicas implementadas.
Hoy en día, la medición de estos depende de cada jurisdicción (provincia, partido o departamento). Solo resta consolidar su uso, de manera que cada partido, departamento o gran aglomerado urbano pueda inferir el grado de efectividad de las medidas que ha implementado,
En el marco de la dinámica de la epidemia y con el conocimiento adquirido acerca de las actividades de mayor riesgo y de la necesidad de disminuir la circulación de personas, la clave estará, parafraseando a Darwin, “en adaptarse rápidamente a los cambios”. Mediante el análisis de la tendencia y riesgo de estos parámetros, introducir o adaptar políticas de vigilancia y prevención sanitarias permitirá controlar la circulación del virus y disminuir el número e intensidad de los contagios.
Agradecimientos: Mg. Fernando C. Alesso y al Equipo COVID -19 del Grupo PAIS y al incondicional grupo UTI.
Referencias
1 BORA. Disponible en: https://www.boletinoficial.gob.ar/detalleAviso/primera/5252275/20210108?busqueda=1&suplemento=1
2 OURWORLDINDATA. Disponible en: https://ourworldindata.org/coronavirus/country/argentina
3 Pacto Argentino por la Inclusión en Salud. Disponible en: http://pactoinclusionsalud.org/
4 Conferencia de prensa Ministro de Turismo y Deportes, Dr. M. Lammens. Disponible en: https://www.youtube.com/watch?v=0OZr61AGsX0
5 BORA. Disponible en: https://www.boletinoficial.gob.ar/detalleAviso/primera/5282323/20210408?suplemento=1
6 World Health Organization. (2020). Public health criteria to adjust public health and social measures in the context of COVID-19: annex to considerations in adjusting public health and social measures in the context of COVID-19. 2020.
¿Qué hacemos con los residuos farmacéuticos domiciliarios?
A medida que aumenta la esperanza de vida y la población envejece, el consumo de medicamentos crece, por sus contribuciones en cuanto a la mejora de la salud y la calidad de vida de los usuarios. Sin embargo, este consumo viene asociado a problemáticas en torno a los medicamentos. En primer lugar, el acceso a los medicamentos, donde los esfuerzos gubernamentales últimamente se han centrado en reducir o contener su precio, para que todos puedan comprarlos o acceder a ellos a través del de la seguridad social o la salud pública. Como resultado de ese consumo nos hemos convertido en una sociedad cada vez más polimedicada, y más frecuentemente automedicada, con consecuencias fatales como la resistencia a los antimicrobianos, entre otras. Problemáticas que podrían ser evitadas a través de la concientización sobre el uso racional, que adviertan sobre sus consecuencias medioambientales, y acciones posconsumo que promuevan el descarte seguro. En Argentina no contamos con normativa que regule el compromiso de la industria farmacéutica (responsabilidad ampliada) necesarias para prevenir o mitigar los impactos ambientales negativos. Si bien, la Ley 24.051 sancionada en el año 1991, precisa que los residuos peligrosos son “todo residuo que pueda causar daño, directa o indirectamente, a seres vivos o contaminar el suelo, el agua, la atmósfera o el ambiente en general”, sus requisitos se centran exclusivamente en el descarte a nivel de establecimientos de salud (como dato de color, al año 2016, habían adherido 16 jurisdicciones). La Resolución 394/94, fue un poco más específica y estableció que medicamentos en desuso o vencidos sean tratados como residuos químicos peligrosos y las pautas para su gestión integral se incluyeron en la Resolución 134/2016. En este sentido, nuestro país cuenta con proyectos financiados internacionalmente, gestionados por el Ministerio de Salud, en pos de garantizar la prevención y mitigación necesarias para minimizar los impactos ambientales negativos, tanto sobre el ambiente en general como en la salud de la población y de los trabajadores de los establecimientos de salud. Por otra parte, la Ley 25.916, sancionada en el año 2004, regula los residuos domiciliarios definidos como “aquellos elementos, objetos o sustancias que como consecuencia de los procesos de consumo y desarrollo de actividades humanas, son desechados y/o abandonados”. Sin embargo, no incluye la eliminación de los medicamentos a la basura, inodoros y sumideros de lavabos y duchas. A nivel nacional se han presentado diversos proyectos de ley para la creación de un programa de recoleccion de medicamentos vencidos domiciliarios; el primero fue presentado en Diputados en el año 2009 y tratado por 3 comisiones (Acción social y salud pública, Recursos naturales y conservación del ambiente humano, Presupuesto y hacienda) y el último en el año 2018. Al día de hoy seguimos esperando que algún proyecto se materialice en ley. Asimismo, tampoco contamos con marco normativo o directrices que indiquen como descartar las muestras médicas, entregadas en los consultorios de índole privado, que de seguro, son desechadas a la basura, sin tratamiento previo alguno.
En la actualidad, un proyecto de ley presentado por el actual ministro de Ambiente y Desarrollo Sostenible, apunta a la gestión ecológica de los envases…alimentarios; esta propuesta debería incluir también a los envases de medicamentos. Esta ley, amén de impulsar la economía circular y generar nuevas oportunidades laborales para los trabajadores recicladores, debería promover la responsabilidad de quien produce (“quien contamina, paga”). En una revisión1 publicada en marzo de 2021, encontramos que la eliminación no controlada de medicamentos ocasiona el aumento de contaminantes emergentes como cafeína, ibuprofeno, diclofenac, ?-bloqueantes y carbamazepina, etc. en el agua, en los sedimentos de ríos y arroyos, en las especies acuáticas e incluso en la fauna que bebe o consume esos organismos. Frente a este riesgo, quisiera compartir con uds. una gran inquietud personal: ¿están preparadas nuestras plantas potabilizadoras para detectar, filtrar y en definitiva garantizar que no estamos bebiendo principios activos en el agua que consumimos? Los datos obtenidos a nivel internacional no evidencian efectos a corto plazo en la salud humana; sin embargo, recordemos que “la falta de evidencia no es evidencia de ausencia”. Ante este panorama, como sociedad no debemos quedarnos de brazos cruzados, debemos comenzar ahora! Por dónde empezar? Primeramente, instaurando el tema. Luego, promoviendo sinergias entre los diferentes actores que participan en esta cadena, constituyendo centros de recupero. La Red Iberoamericana de Programas Posconsumo de Medicamentos, comparte experiencias en cuanto a la creación de programas posconsumo como las de SIGRE (España), VALORMED (Portugal), SINGREM (México) y Punto Azul (Colombia), en materia de logística inversa, para la recolección y eliminación de medicamentos en desuso o vencidos, con el apoyo financiero de la propia industria farmacéutica y la colaboración de las farmacias, con el fin de ofrecerle a estos residuos el adecuado tratamiento medioambiental y luchar contra las falsificaciones o uso ilícito de los medicamentos. Las cifras resultan sumamente convincentes a la hora de sopesar el impacto ambiental alcanzado a través de esta estrategia, como por ejemplo SINGREM que ha informado más de 4 millones de Kg de medicamentos eliminados de manera segura- desde 2010 hasta la actualidad. Localmente, se evidencian algunas iniciativas aisladas, promovidas por algunas farmacias, colegios de farmacéuticos y organizaciones civiles que a título personal emprenden la cruzada pensando tal vez que, como dijo Eduardo Galeano, “mucha gente pequeña, en lugares pequeños pueda cambiar al mundo”.
Referencias 1. Vicentin, E.., Ferreirós Gago, L. ., & Magnatti, C. . (2021). Farmacontaminación: El lado B de los medicamentos. Revista Argentina De Salud Pública, 13, 7. Recuperado a partir de https://rasp.msal.gov.ar/index.php/rasp/article/view/473

